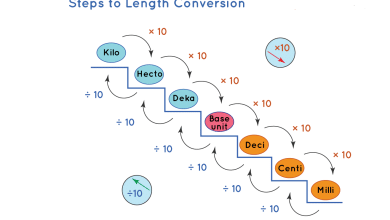
نارسایی کبدی چیست و چگونه می توان از آن پیشگیری کرد؟

نارسایی کبدی (Liver failure) یک وضعیت خطرناک و تهدید کننده حیات است که وخیم شدن این بیماری در عملکرد کبد اختلال ایجاد می کند. کبد عضوی حیاتی در بدن می باشد که در ناحیه فوقانی شکم شما در زیر دنده ها قرار گرفته است . این بیماری در اثر آسیب به کبد ایجاد می شود ، که عملکرد طبیعی کبد را برای زندگی و سلامت شما دشوار یا غیرممکن می کند.
نارسایی کبد یک بیماری خطرناک برای زندگی است که اغلب کشنده است زیرا به شدت بر عملکرد طبیعی کبد تأثیر می گذارد. در صورت داشتن سابقه بیماری مزمن ، مانند هپاتیت ، نارسایی احتقانی قلب (congestive heart failure) ، یا سیروز کبدی و علائم غیر قابل توضیح مانند تهوع ، خستگی ، اسهال ، به دنبال درمان پزشکی باشید.
اگر به هر نوع بیماری کبدی یا نارسایی کبد مبتلا هستید ، بدون مشورت با پزشک خود ، از مکمل ها ، داروهای بدون نسخه یا داروهای تجویز شده استفاده نکنید. به این دلیل که کبد ممکن است نتواند داروها را از بدن پاک کند و در نتیجه باعث ایجاد مقادیر زیادی از مواد خطرناک سمی ، مواد شیمیایی یا سایر مواد مضر در بدن شود. در ادامه مقاله در نشریه جهان شیمی فیزیک توضیحات بیشتری در رابطه با این بیماری ارائه می گردد لطفا همراه ما باشید.
عملکرد کبد در بدن چیست؟
برخی از عملکردهای مهم کبد عبارتند از :
- جلوگیری از لخته شدن خون
- پاکسازی خون از سموم
- مبارزه با عفونت
- ساختن صفرا که به هضم غذا کمک می کند
- متابولیزه کردن داروها و سایر مواد
- تولید پروتئین ، آنزیم و خون سالم
- حذف مواد زائد از بدن
- ذخیره ویتامین ها ، مواد معدنی و انرژی
انواع نارسایی کبدی
دو نوع نارسایی كبد وجود دارد:
نارسایی حاد کبدی (Acute liver failure)
این بیماری مربوط به نقص عملکرد کبد در بدن است که به طور ناگهانی به دلیل شرایطی مانند مصرف بیش از حد استامینوفن (Tylenol ) یا مصرف مواد سمی رخ می دهد.
نارسایی مزمن کبدی (Chronic liver failure)
این وضعیت منجر به بدتر شدن عملکرد کبد می شود که در طی یک دوره طولانی مدت ، به طور کلی ماه ها تا سالها ، رخ می دهد. نارسایی مزمن کبدی رایج ترین شکل نارسایی کبد است و به طور کلی به علت بیماری های طولانی مدت کبد ، مانند سیروز کبدی ( cirrhosis of the liver ) و هموکروماتوز (hemochromatosis) است.
تشخیص نارسایی کبدی
علائم نارسایی کبد می تواند مبهم و شبیه بسیاری از بیماری های دیگر که کمتر جدی هستند مانند: سندرم خستگی مزمن یا ورم معده و روده باشد. یکی از علائم بارز پیشرفت نارسایی کبد، یرقان ( jaundice ) است که با زردی پوست و سفیدی چشم مشخص می شود.
اگر خود یا کسی که با او زندگی می کنید ، علائم نارسایی مزمن کبدی حاد یا پیشرفته را مانند لرزش ، زردی ، گیجی ، تنگی نفس ، تورم شکم یا تغییر هوشیاری یا آگاهی سریعاً به پزشک مراجعه کنید . اگر شما یا کسی که با او زندگی می کنید بیش از حد دارویی مصرف کرده اید یا ماده سمی را خورده اید ، باید فوراً به پزشک مراجعه کنید .
در برخی از موارد نارسایی حاد کبدی ، تشخیص و درمان سریع ممکن است شرایط را معکوس کند. وقتی که آسیب دائمی کبد به دلیل نارسایی حاد یا مزمن کبدی رخ داده باشد، نمی توان آن را جبران و یا درمان کرد. بیمار ممکن است با یک برنامه درمانی خوب بتواند پیشرفت آسیب کبدی را کند یا متوقف کرده و عوارض را به حداقل برساند.

علائم نارسایی کبدی چیست؟
علائم اولیه نارسایی کبد غالباً مشخص نیستند و ممکن است با علائم بسیاری از بیماری های دیگر مانند سو هاضمه ، ورم معده و روده یا سندرم خستگی مزمن اشتباه گرفته شوند. علائم اولیه ممکن است شامل موارد زیر باشد:
- اسهال
- ادم (تورم) در پاها
- خستگی
- بدخوابی یا به طور کلی احساس بیماری
- اشتهای ضعیف
- ضعف
علائم نارسایی پیشرفته کبدی
علائم نارسایی پیشرفته کبدی می تواند نشان دهنده ایجاد عوارض جدی مانند فشار خون بالا یا دردهای مری باشد. اگر شما یا کسی که با او زندگی می کنید ، فوراً به دنبال درمان های پزشکی باشید:
- آسیت – Ascites (تجمع مایعات و تورم در شکم)
- خونریزی ، مانند استفراغ خونی یا خونریزی شدید از مقعد
- تغییر در سطح هوشیاری یا آگاهی ، مانند از دست دادن یا عدم پاسخگویی
- تغییر در وضعیت ذهنی یا تغییر رفتار ناگهانی ، مانند گیجی ، هذیان ، بی حالی ، توهم
- یرقان (زردی پوست و سفیدی چشم)
- لرزش عضلات
- تنگی نفس یا دشواری در تنفس
چه عواملی باعث نارسایی کبدی می شود؟
نارسایی کبد به دلیل بیماری های زمینه ای کبدی است که اغلب به تدریج به کبد آسیب می رسانند. بیماری کبد به طور کلی با التهاب و بزرگ شدن کبد آغاز می شود ، که ممکن است با درمان پزشکی در برخی موارد برطرف شود.
عدم درمان التهاب کبد منجر به فیبروز بافت کبدی می شود که پیشرفت کرده و در نهایت جایگزین بافت سالم کبد می شود. بافت کبدی فیبروزه نمی تواند به طور طبیعی کار کند ، اما درمان سریع ممکن است در بعضی موارد آسیب را کم کند.
بافت کبدی فیبروزه که تحت درمان قرار نگیرد به سیروز کبدی تبدیل می شود ، بیماری که در آن کبد به طور دائمی آسیب دیده است. اگر سیروز پیشرفت کند یا متوقف نشود مناطق وسیعی از کبد از کار افتاده و باعث نارسایی کبد می شوند.
بیماری هایی که می توانند باعث نارسایی کبد شوند؟
بیماری های زمینه ای ، اختلالات و شرایطی که می توانند باعث نارسایی کبد شوند عبارتند از:
- سو مصرف الکل
- هپاتیت خود ایمنی – Autoimmune hepatitis (نوعی هپاتیت که در آن سیستم ایمنی بدن به کبد حمله می کند)
- آترزیای صفراوی و سیروز صفراوی ثانویه – Biliary atresia and secondary biliary cirrhosis (شرایطی که مجاری صفراوی را مسدود می کند و منجر به تجمع صفرا در کبد و آسیب کبدی می شود)
- هپاتیت مزمن B یا C
- نارسایی احتقانی قلب (Congestive heart failure)
- فیبروز سیستیک – Cystic fibrosis (بیماری ارثی که باعث تجمع مخاط در کبد ، ریه ها و سایر اندام ها می شود)
- بیماری های ذخیره گلیکوژن ( Glycogen storage diseases )
- هموکروماتوز – Hemochromatosis (سطح بیش از حد آهن در بدن که باعث آسیب کبدی می شود)
- سو تغذیه ( Malnutrition )
- مصرف بیش از حد داروهای خاص مانند استامینوفن
- مسمومیت یا قرار گرفتن در معرض مواد سمی ، مانند بلع قارچ های سمی یا قرار گرفتن در معرض آرسنیک
- هپاتیت حاد شدید A
- بیماری ویلسون – Wilson’s disease (بیماری ارثی که باعث احتباس بیش از حد مس می شود)
ریسک فاکتورهای نارسایی کبد کدامند؟
برخی از عوامل، خطر ابتلا به بیماری کبد را افزایش می دهد که می تواند منجر به نارسایی کبد شود. عوامل خطر عبارتند از:
- اعتیاد به الکل
- بیماری عروق کرونر – Coronary artery disease (به دلیل تصلب شرایین یا دلایل دیگر)
- دیابت (بیماری مزمن که بر توانایی بدن شما در استفاده از قند برای انرژی تأثیر می گذارد)
- قرار گرفتن در معرض سموم خاص ، مانند آرسنیک
- قرار گرفتن در معرض هپاتیت
- سطح بالای تری گلیسیرید در خون
- درمان طولانی مدت با کورتیکواستروئیدها
- چاقی
چگونه می توان از ابتلا به نارسایی کبدی پیشگیری کرد؟
همه افرادی که در معرض خطر نارسایی کبد هستند ، به این بیماری مبتلا نخواهند شد. با این حال ، می توانید خطر ابتلا به نارسایی کبد را با استفاده از موارد زیر کاهش دهید:
۱- اجتناب از عوامل خطرزای هپاتیت ، مانند داشتن رابطه جنسی محافظت نشده با بیش از یک شریک زندگی یا سوزن زدن برای خال کوبی یا استفاده از مواد مخدر
۲- عدم نوشیدن الکل یا محدود کردن مصرف الکل به یک نوشیدنی در روز برای خانم ها و دو نوشیدنی در روز برای آقایان
۳- به دنبال مراقبت های پزشکی منظم و پیگیری برنامه درمانی خود برای بیماری ها و بیماری های مزمن ، مانند دیابت ، چاقی ، کلسترول بالا و بیماری عروق کرونر باشید.
نارسایی کبدی چگونه درمان می شود؟
بافت اسکار (Scar tissue) در کبد به دلیل بیماری هایی پیشرفته کبدی که باعث نارسایی کبد می شود ، دائمی است و از بین نخواهد رفت. هدف از درمان توقف یا کندی پیشرفت آسیب به کبد و به حداقل رساندن و درمان سریع هرگونه عارضه و بیماری های همزمان ، مانند فشار خون بالا و خونریزی است. برنامه های درمانی شامل یک رویکرد چند وجهی و فردی است که بسته به علت اصلی بیماری کبدی و نارسایی کبد متفاوت است. مثلا:
۱- درمان اعتیاد به الکل شامل پرهیز از مصرف الکل است که اغلب به مشارکت در یک برنامه درمانی الکل نیاز دارد.
۲- درمان هپاتیت ممکن است شامل داروهای کورتون برای هپاتیت خود ایمنی یا اینترفرون ( interferon ) باشد ، دارویی که برای درمان عفونت هپاتیت استفاده می شود.
۳- پیوند کبد ممکن است برای برخی از افراد مبتلا به نارسایی کبد گزینه درمان باشد. این روش عمده جراحی شامل استفاده از کبد اهدا کننده سالم برای جایگزینی کبدی به شدت بیمار است.
عوارض احتمالی نارسایی کبدی چیست؟
نارسایی کبدی یک وضعیت خطرناک برای زندگی است که عوارض جدی و شرایط مرتبط با نارسایی کبد اغلب کشنده است. ممکن است بتوانید با دنبال کردن برنامه درمانی و مراقبت های پزشکی مخصوص خطر عوارض جدی را کاهش دهید. عوارض و شرایط رایج نارسایی کبدی شامل:
- آسیت (Ascites) که تجمع مایعات و تورم در شکم است
- واریس مری (Esophageal varices ) که تورم رگ های مری به دلیل فشار خون بالا است. این رگ های برآمده می توانند ترکیده و منجر به خونریزی تهدید کننده زندگی شوند.
- انسفالوپاتی کبدی (Hepatic encephalopathy ) که شامل تغییراتی در مغز به دلیل عدم توانایی کبد در فیلتر کردن سموم ، مانند آمونیاک است. انسفالوپاتی کبدی می تواند منجر به کما و مرگ شود.
- فشار خون پورتال بالا ، فشار خون بالا در یک ورید بزرگ شکمی است که می تواند منجر به واریس مری و سایر مشکلات شود.